Arbeitsbedingte Hautschädigungen bzw. Hauterkrankungen stellen die praktische und auch die wissenschaftliche Arbeitsmedizin vor große Herausforderungen. Als Berufskrankheit werden die durch Berufstätigkeit bedingten Hautschädigungen in der Berufskrankheiten-Verordnung unter der Nummer 5101 subsummiert. Dort werden Berufskrankheiten der Haut (BK5101) definiert als „schwere oder wiederholt rückfällige Hauterkrankungen, die zur Unterlassung aller Tätigkeiten gezwungen haben, die für die Entstehung, die Verschlimmerung oder das Wiederaufleben der Krankheit ursächlich waren oder sein können“. Obwohl bestätigte BK-Fälle in den letzten Jahren leicht rückläufig waren, sind diese Formen der Hauterkrankungen mit einem Anteil von 28% aller Berufskrankheiten die häufigste Berufskrankheit in Deutschland.
| BK 5101 (Hautkrankheiten) | 2015 | 2016 | 2017 |
| Verdachtsanzeigen | 23.786 | 22.574 | 21.063 |
| Bestätigte BK-Fälle | 20.457 | 19.641 | 18.422 |
| Anerkannte | 578 | 533 | 515 |
nach DGUV
https://www.dguv.de/de/zahlen-fakten/bk-geschehen/bk-verdachtsanzeigen/index.jsp
https://www.dguv.de/de/zahlen-fakten/bk-geschehen/bestaetigte-bk-faelle/index.jsp
https://www.dguv.de/de/zahlen-fakten/bk-geschehen/anerkannte-bken/index.jsp
Empfehlungen zur Begutachtung von Hautkrankheiten wurden im „Bamberger Merkblatt Teil I: Begutachtungsempfehlungen für die Begutachtung von Hauterkrankungen“ zusammengefasst.
Berufskrankheiten der Haut betreffen hauptsächlich die Hände als das Körperteil das am häufigsten direkt mit einem Arbeitsstoff in Kontakt kommt. Irritativ bzw. toxische und/oder allergische Handekzeme sind die am häufigsten erworbenen Fälle von beruflich bedingten Hautekzemen. Der Anteil weiteren Berufsdermatosen (siehe Abbildung 3) ist dagegen sehr gering. Auch aufgrund der hohen Prävalenz bzw. Inzidenz der beruflich erworbenen Hautschädigung sind Präventionsmaßnahmen im Bereich des Hautschutzes vorrangig. Dies schließt in der Regel das Einbeziehen von (Berufs-)Dermatologen, direkt oder teledermatologisch mit ein.
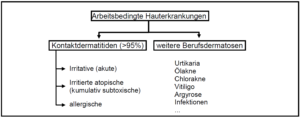
Abbildung 3: Arbeitsbedingte Erkrankungen der Haut (adapiert nach Drexler, 2007, Kompetenzzentrum Arbeitsmedizinische Dermatotoxikologie)
Hautschädigung kann zu einer Einschränkung der Barrierefunktion der Haut führen. Auch die physiologische Homöostase der Haut kann beeinträchtigt werden. Eine geregelte Homöostase der Haut wiederum ein wichtiger Faktor in vielen hautphysiologischen, -immunologische und –biochemischen Prozessen. Durch physikalische (Sonne, Hitze…), chemische (Säuren, Laugen…) oder biologische (Allergene wie Nickel, Chrom…) Einwirkungen auf die Haut kann diese soweit geschädigt werden, dass sie in ihrer Funktion gestört wird. Erste Symptome einer solchen Schädigung sind häufig Rötung und Schwellung im betroffenen Gebiet.
Irritativ bzw. toxisches Kontaktekzem
Irritative, akute Hautschädigung sind meist durch ein unfallartiges Geschehen charakterisiert. Dabei kommt es durch Kontakt mit Arbeitsstoffen wie Säuren und Laugen zu korrosiven Schäden der Haut.
Häufiger und in kurzen Abständen aufeinanderfolgender Kontakt zu einer eigentlich (primär) nicht korrosiven Noxe (z.B. verstärkte Hygienemaßnahmen wie Hände waschen) kann zu einer irritativen, kumulativ subtoxischen Hautschädigung führen. Ein Auftreten diese Form des Hautekzems ist erleichtert bei Vorbelastung im Sinne einer Atopie-Neigung (Atopische Diathese).
- Hautbarriere wird in ihrer Funktion eingeschränkt,
- Rötung der Haut, Juckreiz, Schuppung, Verhornungsstörungen der Haut,
- meist begrenzt auf den Kontaktbereich
Die erworbene Hautbarriereschädigung beim irritativen, kumulativ subtoxischen Kontaktekzem begünstigt die Entwicklung eines (zusätzlichen) allergischen Kontaktekzems (Zwei- bzw. Mehrphasenekzem).
Irritative Kontaktekzeme sind die häufiger auftretende Form des arbeitsbedingten Hautekzems, aber meist milder im Verlauf als allergische Ekzeme.
Allergisches Kontaktekzem
Beim allergischen Kontaktekzems werden durch Kontakt mit einem Allergen (direkte Berührung oder durch die Luft auf die Haut übertragen) werden T-Zellen (T-Lymphozyten) sensibilisiert. Nach einem erneuten Kontakt mit dem Allergen kommt es nach 24 bis 48 Stunden zu einer allergischen Reaktion Typ IV (verzögerter Typ, Spättyp), dem allergischen Kontaktekzem. Dies äußert sich zuerst durch eine stark juckende Rötung an der Kontaktstelle mit Bläschenbildung und ödematöser Schwellung. Das allergische Kontaktekzem dehnt sich häufig über die eigentliche Kontaktstelle mit dem Allergen hinaus aus.
Allergische Kontaktekzeme sind die weniger häufig auftretende Form des arbeitsbedingten Hautekzems, aber meist schwerer im Verlauf als das irritative Ekzems, weswegen infolge eines allergischen Hautekzems häufiger der Beruf aufgegeben werden muss.
Prävention
Die präventiven Maßnahmen in der Berufsdermatologie werden unterschieden in:
| primäre Prävention | bei Hautgesunden – vorbeugend am Arbeitsplatz. |
| sekundäre Prävention | bei Erstauftreten von Symptomen – Chronifizierung verhindern – Sensibilisierung/allergisches Kontaktekzem verhindern |
| tertiäre Prävention | bei manifester Krankheit – Abheilung anstreben/Verschlimmerung verhindern. |
Maßnahmen zur Prävention:
– Minderung der Hautbelastung (organisatorische und technische Mittel)
- Schulungen zu Hautschutzmaßnahmen
- Arbeitsplatzwechsel oder Berufswechsel
– individueller Hautschutz (Handschuhe, Hautschutzpräparate)
- Anwendung von Hautschutzpräparate prä- und postexpositionell
– Hautschutzsalben (barrier creams) sollen die Einwirkung der Substanzen auf die Haut verhindern oder reduzieren
– Hautreinigungsmittel sollen die Haut von den Substanzen befreien
– Hautpflege sollen die Regeneration/Reparatur der Haut fördern/unterstützenCAVE: Handschuhe
– Occlusion
– Sensibilisierung (z.B. Latexhandschuhe, IgE vermittelte Typ I; bzw durch Zusatzstoffe allergischen Reaktion Typ IV)CAVE: Hautschutzsalben
– könne systemisch Aufnahme von Substanzen fördern.
HEROS (hand eczema score for occupational screenings)
Der HEROS (hand eczema score for occupational screenings) ist ein quantitativer, validierter Score zur Befundung des Hautzustands der Hände, mit dem Ausdehnung und Intensität aller für das Handekzem typischer Hautveränderungen dokumentiert werden können. Für die arbeitsmedizinische Vorsorge entwickelt, ist dieser objektive Score in der Lage, auch minimale Hautveränderungen bei weitgehend hautgesunden Personen verlässlich zu erfassen oder auch die Effektivität von Präventionsmaßnahmen zu untersuchen.
Mit dem HEROS werden alle für das Handekzem typischen Hautveränderungen wie Erythem, Papeln, Bläschen, Erosion, Schuppung/Hyperkeratose, Lichenifikation, Rhagaden, Krusten/Exkoriationen und Xerosis erfasst. Die Handoberfläche wird dazu in 54 etwa gleich große Areale aufgeteilt, wobei, soweit möglich, den anatomischen Strukturen gefolgt wird. Die Intensität der jeweiligen Hautveränderung wird für jedes dieser Areale von 0 (nicht vorhanden) bis 3 (schwer) angegeben mit Ausnahme von der Lichenifikation, für die die Intensität von 0 bis 2 angegeben wird. Für die Erfassung des Palmarerythems wird die gesamte Handinnenfläche als ein Areal betrachtet, um eine hier häufig auftretende unspezifische Gefäßerweiterung nicht als spezifische Hautveränderung (über) zu (be)werten. Die Wertung der Lichenifikation der Handinnenfläche erfolgt ebenso. Für die Beurteilung der Xerosis wird jeweils eine Hand (dorsal und palmar) als ein Areal angesehen (maximale Wertung für eine Hand also 3 Punkte im Score). Nach der Untersuchung beider Hände werden die Punkte für die einzelnen Hautveränderungen zum HEROS-Score-Wert aufsummiert.
Bei der Untersuchung der Intra- und der Interobserver-Variabilität zeigten sich gute bis sehr gute Übereinstimmungen, die im Bereich anderer Scores liegen, die bei Patienten mit manifesten Handekzemen validiert wurden. So kann mit dem HEROS, einem validierten, quantitativen Hautscore, schnell und objektiv der Hautzustand der Hände dokumentiert werden.
Der HEROS-Befundbogen kann hier heruntergeladen werden.
Literatur
Weistenhöfer W, Baumeister T, Drexler H, Kütting B. How to quantify skin impairment in primary and secondary prevention? HEROS: a proposal of a hand eczema score for occupational screenings. Br J Dermatol 2011; 164 (4): 807-813 https://onlinelibrary.wiley.com/doi/full/10.1111/j.1365-2133.2010.10181.x
Weistenhöfer W, Baumeister T, Drexler H, Kütting B. An overview of skin scores used for quantifying hand eczema: a critical update according to the criteria of evidence-based medicine. Br J Dermatol 2010; 162 (2): 239-250. Review https://onlinelibrary.wiley.com/doi/full/10.1111/j.1365-2133.2009.09463.x
Verantwortlich: PD Dr. med. Wobbeke Weistenhöfer
„Durch UV-Strahlung induzierte bösartige Hauttumoren – Erarbeitung und Evaluation von versicherungsrechtlich relevanten Abgrenzungskriterien beruflicher gegenüber nicht beruflicher Verursachung; Teil 2: Fall-Kontroll-Studie zum Zusammenhang arbeitsbedingter und nicht arbeitsbedingter Exposition gegenüber UV-Strahlung und Hautkrebs bei A) Plattenepithelkarzinomen und B) Basalzellkarzinomen (FB 181)“
-Multizenterstudie-
Das Forschungsvorhaben wurde durch die DGUV gefördert (FB 181).
Natürliche solare UV-Strahlung ist ein wichtiger Risikofaktor bei der Entstehung von kutanen Plattenepithelkarzinomen (PEK) und Basalzellkarzinomen (BZK), wobei die Dosis-Wirkungs-Beziehung zwischen UV-Exposition und Erkrankungsrisiko für PEK und BZK und die Relevanz beruflicher UV-Exposition für die Entstehung von BZK bisher nicht abschließend untersucht wurde.
In einer bevölkerungsbasierten, multizentrischen Fall-Kontroll-Studie mit zwei Fallgruppen (inzidente spontane PEK; inzidente spontane BZK) und einer Kontrollgruppe wurden insgesamt 626 Personen mit PEK/Aktinischen Keratosen Grad III oder Morbus Bowen, 739 Personen mit BZK sowie 996 Kontrollen rekrutiert und untersucht. Berufliche und außerberufliche UV-Expositionen wurden mit den im Forschungsprojekt FB 170 entwickelten Instrumenten zur Quantifizierung der Lichtschädigung ermittelt. Bei der Analyse des Zusammenhangs von UV-Exposition und Erkrankungsrisiko wurden bekannte Risikofaktoren wie positive Familienanamnese, Hauttyp, Immunsuppression, Alter und Geschlecht berücksichtigt.
Es konnte gezeigt werden, dass Personen mit hoher Gesamtexposition gegenüber UV-Strahlung im Vergleich zu Personen mit durchschnittlicher Gesamtexposition ein signifikant höheres Risiko haben, an einem Plattenepithelkarzinom der Haut zu erkranken (Odds Ratio (OR) = 1,7; 95 %-Konfidenzintervall 1,0-2,8). Für Personen mit Basalzellkarzinom ließ sich dieser Zusammenhang nicht statistisch signifikant belegen, aber ein klarer Trend nachweisen (OR = 1,5; 95 %-Konfidenzintervall 0,9-2,2).
Dagegen konnte sowohl für das PEK als auch für das BZK nachgewiesen werden, dass Personen mit hoher beruflicher Exposition gegenüber natürlicher UV-Strahlung ein deutlich erhöhtes Erkrankungsrisiko aufweisen. Personen mit hoher beruflicher UV-Strahlung hatten im Vergleich zu Personen mit mittlerer beruflicher Exposition ein mehr als doppelt so hohes Risiko, an einem PEK zu erkranken (OR = 2,4; 95 %-Konfidenzintervall 1,5-4,0) und ein etwa doppelt so hohes Risiko, an einem BZK zu erkranken (OR = 2,0; 95 %-Konfidenzintervall 1,2-3,2) als Personen mit mittlerer beruflicher Exposition gegenüber natürlicher UV-Strahlung. Berufsgruppen mit besonders hohem Erkrankungsrisiko waren für beide Tumorentitäten Berufe in den Bereichen Landwirtschaft, Tier- und Pflanzenzüchter, Bau-Außengewerbe und Schlosser/Installateure/Rohrleitungsbauer (mit Außenbeschäftigung).
Ein gegenüber früheren Studien weiteres wesentliches neues Ergebnis ist der Nachweis von positiven Dosis-Wirkungsbeziehungen zwischen kumulativer Gesamtexposition gegenüber natürlicher UV-Strahlung und dem Risiko, an einem Plattenepithelkarzinom oder einem Basalzellkarzinom der Haut zu erkranken. Diese positiven Dosis-Wirkungsbeziehungen sind sowohl bei PEK als auch bei BZK nicht unabhängig von dem Ursprung (beruflich/außerberuflich) der UV-Exposition. Für die im Rahmen der Studie ermittelte außerberufliche natürliche UV-Exposition ließ sich keine klare Dosis-Wirkungsbeziehung zum Erkrankungsrisiko zeigen. Dagegen konnten für die Dosis-Wirkungsbeziehungen zur beruflichen UV-Exposition Verdopplungsdosen sowohl für das Plattenepithelkarzinom (6.348 SED) als auch für das Basalzellkarzinom (7.945 SED) ermittelt werden. Eine mögliche Modifikation durch den Hauttyp wurde nicht untersucht. Dies bleibt weiterführenden Analysen vorbehalten. Für die Art der UV-Exposition (natürlich/künstlich) ließ sich sowohl bei PEK als auch beim BZK eine Assoziation derart zeigen, dass Solarienbesuche das Erkrankungsrisiko erhöhen. Die Analysen zeigten des Weiteren, dass sich die im Forschungsprojekt FB 170 entwickelten Instrumente zur Quantifizierung der Lichtschädigung sowie der individuellen beruflichen und außerberuflichen UV-Exposition auch in der Feldstudie bei Nutzung durch nicht an der Instrumentenentwicklung beteiligte Untersucher als ausreichend valide, reliabel und praktikabel erweisen. Sie setzen jedoch eine Schulung des medizinischen Personals voraus.
Die erhobenen Studiendaten zeichnen sich sowohl durch ihre Repräsentativität bezüglich ausgewählter Parameter als auch durch mittels Monitoring, elektronischer Datenerfassung und sorgfältiger Plausibilitätskontrollen gesicherte hohe Qualität aus.
Mit dem Abschluss des Forschungsprojektes FB 181 liegen insgesamt Ergebnisse vor, die wesentliche neue Ansatzpunkte für die Diskussion der Rolle der beruflichen und nichtberuflichen UV-Exposition bei der Entstehung von nicht-melanozytärem Hautkrebs liefern.
Literatur
Bauer A, Haufe E, Heinrich L, Seidler A, Schulze HJ, Elsner P, Drexler H, Letzel S, John SM, Fartasch M, Brüning T, Dugas-Breit S, Gina M, Weistenhöfer W, Bachmann K, Bruhn I, Lang BM, Brans R, Allam JP, Grobe W, Westerhausen S, Knuschke P, Wittlich M, Diepgen TL, Schmitt J; FB181 study group. Basal cell carcinoma risk and solar UV exposure in occupationally relevant anatomic sites: do histological subtype, tumor localization and Fitzpatrick phototype play a role? A population-based case-control study. J Occup Med Toxicol 2020; 15: 28. doi: 10.1186/s12995-020-00279-8. eCollection 2020. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC7488106/pdf/12995_2020_Article_279.pdf
Schmitt J, Haufe E, Trautmann F, Schulze HJ, Elsner P, Drexler H, Bauer A, Letzel S, John SM, Fartasch M, Brüning T, Seidler A, Dugas-Breit S, Gina M, Weistenhöfer W, Bachmann K, Bruhn I, Lang BM, Bonness S, Allam JP, Grobe W, Stange T, Westerhausen S, Knuschke P, Wittlich M, Diepgen TL; FB 181 Study Group. Occupational UV-exposure is a Major Risk Factor for Basal Cell Carcinoma: Results of the Population-Based Case-Control Study FB-181. J Occup Environ Med 2018; 60: 36-43 https://journals.lww.com/joem/fulltext/2018/01000/Occupational_UV_Exposure_is_a_Major_Risk_Factor.7.aspx
Schmitt J, Haufe E, Trautmann F, Schulze HJ, Elsner P, Drexler H, Bauer A, Letzel S, John SM, Fartasch M, Brüning T, Seidler A, Dugas-Breit S, Gina M, Weistenhöfer W, Bachmann K, Bruhn I, Lang BM, Bonness S, Allam JP, Grobe W, Stange T, Westerhausen S, Knuschke P, Wittlich M, Diepgen TL; FB 181 Study Group, Bieber T, Brans R, Brecht B, Grabbe S, Küster D, Ruppert L, Stephan V, Thielitz A, Zimmermann E. Is ultraviolet exposure acquired at work the most important risk factor for cutaneous squamous cell carcinoma? Results of the population-based case-control study FB-181. Br J Dermatol 2018; 178: 462–472 https://onlinelibrary.wiley.com/doi/full/10.1111/bjd.15906
Verantwortlich: Dr. med. Julia Hiller, PD Dr. med. Wobbeke Weistenhöfer
Synkanzerogene Wirkung von UV-Strahlung (BK 5103) und polyzyklischen aromatischen Kohlenwasserstoffen (BK 5102) bei der Entstehung von Plattenepithelkarzinomen?
-Systematisches Review-
In diesem Projekt wird mit einer systematischen Literaturrecherche der deutsch- und englischsprachigen Publikationen zur Frage der synkanzerogenen Wirkung von UV-Strahlung und polyzyklischen aromatischen Kohlenwasserstoffen (PAK) in den Datenbanken PubMed, Web of Science und EMBASE (ggfs. unter Berücksichtigung dort nicht enthaltener deutscher berufsdermatologischer Studien) geprüft, ob wissenschaftliche Belege für oder gegen eine synkanzerogene Wirkung von UV-Strahlung und PAK bei der Entstehung von Plattenepithelkarzinomen vorliegen. Bei Vorliegen von wissenschaftlichen Belegen für eine synkanzerogene Wirkung soll geprüft werden, ob sich Expositionsverhältnisse für bestimmte Personengruppen definieren lassen. Eine mögliche synkanzerogene Wirkung würde einen Großteil der sogenannten Outdoorworker (Maurer, Tiefbau, Landwirte) betreffen, die nicht nur gegenüber UV-Strahlung sondern auch gegenüber Stoffen der Berufskrankheit Nr. 5102 (Teer, Bitumen, Carbolineum u.v.a.) exponiert waren.
In einer systematischen Übersichtsarbeit werden unter Berücksichtigung des PRISMA-Statements insbesondere folgende Fragen behandelt:
(i) Gibt es belastbare Hinweise, d.h. Evidenzen für eine synkanzerogene Wirkung von PAK und UV-Strahlung?
(ii) Gibt es wissenschaftliche Belege oder Hinweise, die gegen diese Synkanzerogenese sprechen?
(iii) Lassen sich im Falle der Bejahung Expositionsverhältnisse für bestimmte Personengruppen definieren?
In einer zusätzlichen mechanistischen Studie werden verschiedene Hautmodelle (u.a. Keratinozyten, ex-vivo Haut) gegen B[a]P und UV-Strahlung dosisabhängig exponiert. Das kanzerogene Potential wird durch Testbatterien bewertet (z.B. Mikronucleus, Comet-Assay, p53). Zusätzlich werden Mechanismen (u.a. oxidativer Haushalt, Energiemetabolismus) sowie Aufnahme, Metabolisierung und Lokalisation von B[a]P untersucht. Mit Benchmark-Berechnungen sollen ggf. Schwellen definiert werden, die den Übergang zu einem adversen Zustand markieren. Diese sollen mit den Literaturdaten verglichen werden.
gefördert durch die DGUV (Projekt FB 275)
Verantwortlich: Dr. med. Julia Hiller, PD Dr. med. Wobbeke Weistenhöfer, Regina Lutz
